Záněty vnitřního ucha na podkladě chronického hnisavého středoušního zánětu s cholesteatomem (Histologická studie)
Middle Ear Inflammation on the Basis of Chronic Purulent Middle Ear Inflammation with Cholesteatoma
Results of a histological study in 24 temporal bones affected by chronic otitis media with cholesteatoma in 20 individuals are presented. In four temporal bones, symptoms of inflammatory affection of internal ear demonstrate four types of labyrinthitis. In the classification of labyrinthitis the authors used histological-clinical classification according to Schucknecht, distinguishing acute serous (toxic) labyrinthitis, acute purulent labyrinthitis, chronic labyrinthitis and ossifying labyrinthitis (labyrinth sclerosis).
Key words:
labyrinthitis, cholesteatoma, histology, temporal bone, hardness of hearing, vertigo.
Authors:
Viktor Chrobok 1
; A. Pollak 2; E. Šimáková 3; A. Pellant 1
Authors‘ workplace:
Klinika otorinolaryngologie a chirurgie hlavy a krku, Pardubická krajská nemocnice, a. s.
Fakulta zdravotnických studií, Univerzita Pardubice
; přednosta prof. MUDr. A. Pellant, DrSc.
ORL klinika, Univerzitní nemocnice, Curych, Švýcarsko
1; přednosta prof. Dr. med. R. Probst
Fingerlandův ústav patologie LF UK a FN, Hradec Králové
2; přednosta prof. MUDr. A. Ryška, PhD.
3
Published in:
Otorinolaryngol Foniatr, 57, 2008, No. 3, pp. 123-127.
Category:
Original Article
Overview
Byla provedena histologická studie 24 spánkových kostí postižených chronickým hnisavým středoušním zánětem s cholesteatomem od 20 jedinců. U čtyř spánkových kostí byly zjištěny známky zánětlivého postižení vnitřního ucha; jsou na nich demonstrovány čtyři typy labyrintitid. V klasifikaci labyrintitid je použito histologicko-klinické dělení podle Schuknechta, rozlišující akutní serózní (toxickou) labyrintitidu, akutní hnisavou labyrintitidu, chronickou labyrintitidu a osifikující labyrintitidu (labyrintovou sklerózu).
Klíčová slova:
labyrintitida, cholesteatom, histologie, spánková kost, nedoslýchavost, závrať.
ÚVOD
Membranózní labyrint vnitřního ucha je uložen ve skalní kosti. Záněty vnitřního ucha (labyrintitidy) jsou etiologie virové, bakteriální, spirochetové nebo mykotické, ale mohou vzniknout též na podkladě traumatu či nádoru.
U virové labyrintitidy může proniknout etiologické agens do vnitřního ucha krevní cestou, per continuitatem ze středoušní dutiny, podél hlavových nervů ve vnitřním zvukovodu nebo z meningeálních prostor. Hematogenní cestou probíhá především přenos infekce cytomegalovirové, virů spalniček, příušnic a zarděnek, kdy infekce prochází do vnitřního ucha cévami přes stria vascularis; primárně jsou tedy postiženy struktury endolymfatického systému (6). Naopak v případě šíření zánětu z meningeálních prostor při neuroinfekci jsou nejprve postiženy nervové elementy v oblasti modiolu, perilymfatický systém a teprve později sekundárně endolymfatický systém (6). Podél VII. nebo VIII. hlavového nervu se šíří virus herpes zoster oticus.
Bakteriální labyrintitida vzniká otogenní cestou, většinou píštělí na polokruhovité chodbičce, přes oválná a nebo okrouhlá okénka, či menin- geální cestou přes aqueductus cochleae, vnitřní zvukovod nebo modiolus. Přímé postižení labyrintu ze středoušní dutiny je častější u starších dětí a dospělých, naopak meningogenní a hematogenní cesta převažuje u novorozenců (1). Pokud nejsou ve vnitřním uchu přítomny zánětlivé buňky, jedná se o serózní nebo toxickou labyrintitidu. V případě hnisavé labyrintitidy jsou perilymfatické prostory vyplněny masivně neutrofily. Zánět se později šíří do endolymfatických prostor, dochází k destrukci membranózních struktur a k ireverzibilnímu postižení senzorického epitelu. Hojení zánětu membranózního labyrintu je zahájeno nejprve fibrózou a později novotvorbou kosti (labyrintitis ossificans). Mezi nejčastější etiologická agens bakteriální labyrintitidy patří beta-hemolytický streptokok, stafylokok, Pneumococcus pneumoniae, Haemophilus influenzae, Proteus vulgaris a Pseudomonas aeruginosa.
Cílem naší histologické studie spánkových kostí je zhodnotit možná postižení vnitřního ucha vlivem chronického středoušního zánětu s cholesteatomem a popsat rozdíly histologických obrazů u jednotlivých typů labyrintitid.
VLASTNÍ POZOROVÁNÍ
Ve světelné mikroskopii byla provedena histologická studie 24 spánkových kostí postižených chronickým středoušním zánětem s cholesteatomem od 20 jedinců z banky spánkových kostí ORL kliniky Univerzity v Curychu. U čtyř spánkových kostí byly zjištěny histologické známky labyrintitidy. V kazuistikách uvádíme dostupná anamnestická data a popis histologických nálezů spánkových kostí.
Kazuistika 1.
Dospělý muž měl diagnostikován oboustranný chronický středoušní zánět, vpravo s cholesteatomem. Byly vyšetřeny horizontální řezy pravé spánkové kosti. Středoušní dutina byla vyplněna zánětlivým infiltrátem a cholesteatomem, který byl přítomen v oblasti mediálního epitympana, mezotympana a protympana; středoušní kůstky nebyly destruovány. V horizontálním úseku kanálu lícního nervu byla zjištěna mikrodehiscence, která nebyla způsobena vlivem cholesteatomu. V oblasti hlemýždě byl přítomen endolymfatický hydrops, který se projevil vyklenutím Reissnerovy membrány (obr. 1). Cortiho orgán byl postižen autolýzou. Nález svědčil pro komplikaci chronického středoušního zánětu s cholesteatomem, která se projevila serózní labyrintitidou.
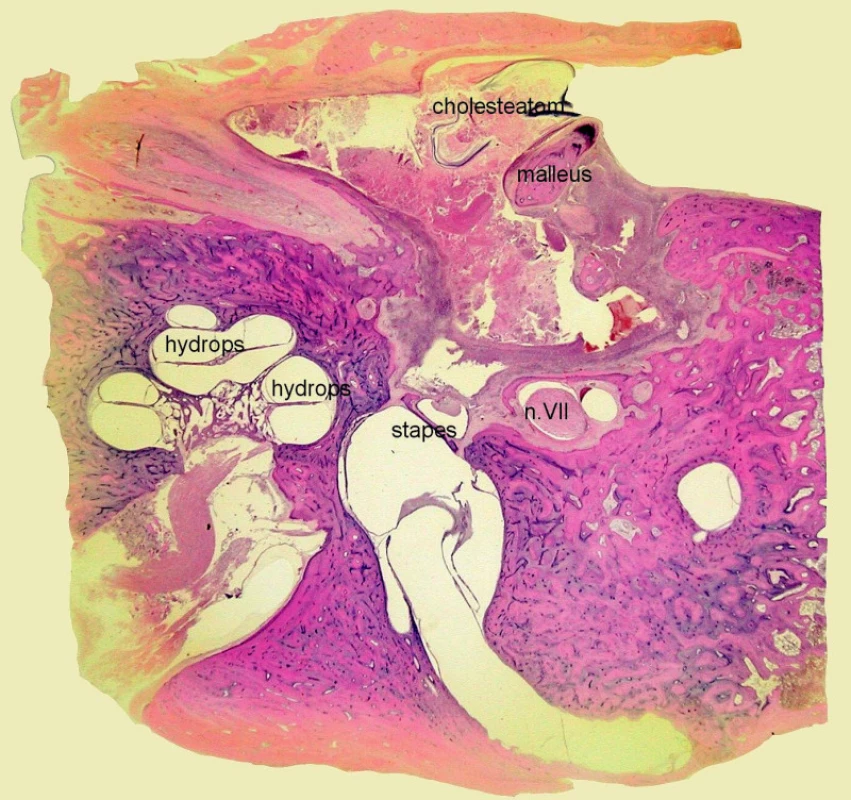
Kazuistika 2.
Muž zemřel ve věku 55 let na hnisavou meningitidu, vzniklou jako nitrolební komplikace chronického středoušního zánětu vlevo. Histologické řezy levé spánkové kosti ve vertikální rovině demonstrovaly zánětlivé změny ve středoušní dutině; cholesteatom byl lokalizován v mezotympanu i epitympanu. Středoušní kůstky byly zcela destruovány, byla přítomna pouze ploténka třmínku. Kanál lícního nervu byl bez patologie. V oblasti vnitřního ucha byl přítomen akutní zánětlivý infiltrát (obr. 2). Cortiho orgán byl postižen zánětem. Infekce pronikla do vnitřního ucha ze středouší přes oválné a okrouhlé okénko. Nitrolební zánět pokračoval cestou vnitřního zvukovodu, kde byl též přítomen zánětlivý infiltrát. Histologie prokázala akutní hnisavou labyrintitidu.
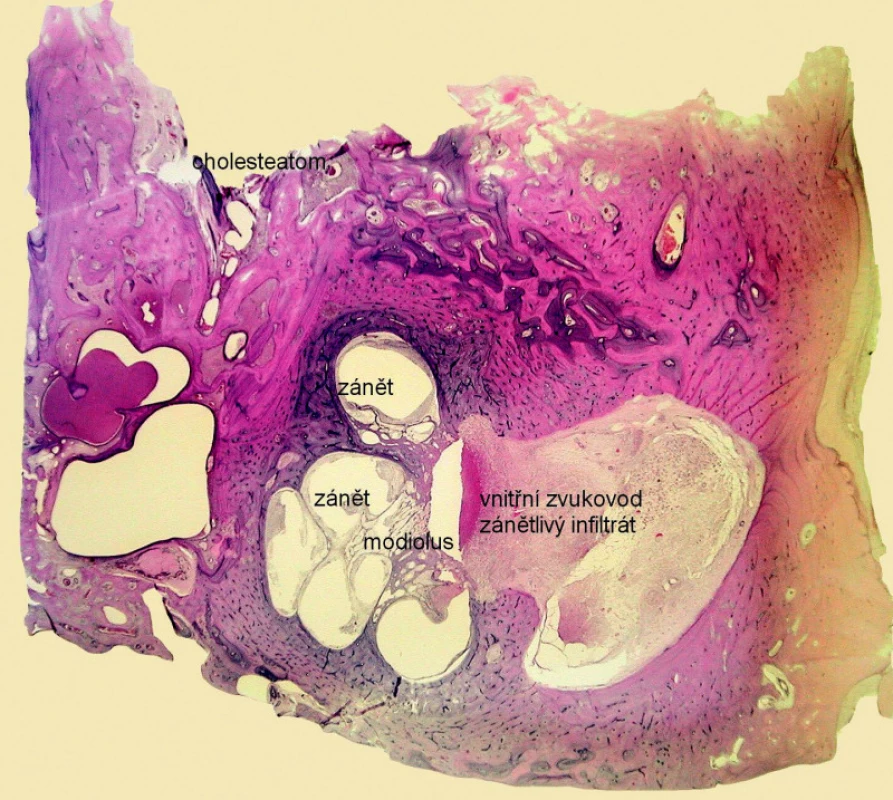
Kazuistika 3.
Muž ve věku 55 let zemřel na podkladě chronického středoušního zánětu s cholesteatomem komplikovaného hnisavou meningitidou. Histologické řezy pravé spánkové kosti v horizontální rovině prokázaly přítomnost zánětlivých změn s cholesteatomem ve středním uchu. Z destruovaných středoušních kůstek byla zachována pouze ploténka třmínku. Kanál lícního nervu nebyl postižen. Ve vnitřním uchu byl chronický zánětlivý infiltrát, který svědčil pro hnisavou labyrintitidu, s postižením senzorických buněk Cortiho orgánu (obr. 3). Infekce pronikla do labyrintu přes píštěl na laterální polokruhovité chodbičce a současně přes oválné a okrouhlé okénko. Přítomnost zánětu ve vnitřním zvukovodu vysvětlila cestu šíření otogenní infekce do nitrolebí. Jednalo se o obraz chronické hnisavé labyrintitidy.
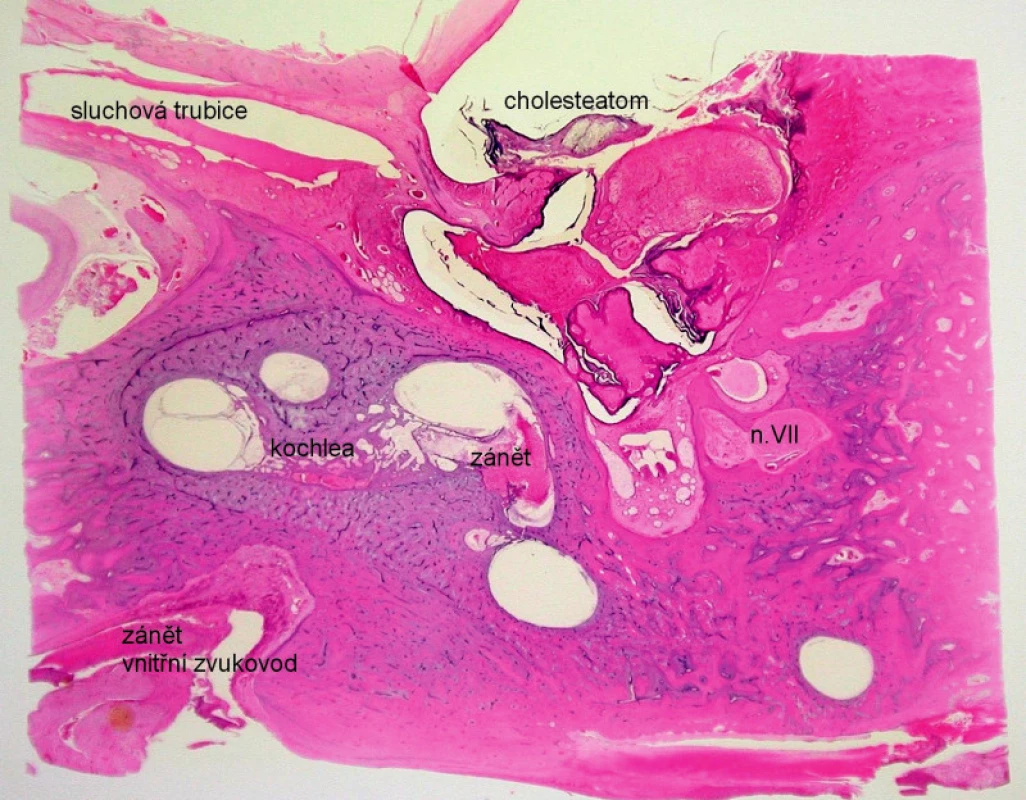
Kazuistika 4.
Muž operovaný pro chronický středoušní zánět s cholesteatomem v 57 a 63 letech, zemřel v 67 letech na osteomyelitidu postihující lebeční kosti. Histologicky byly vyšetřeny horizontální řezy pravé spánkové kosti. Středoušní dutina byla tvořena trepanační dutinou, která byla vyplněna zánětlivým infiltrátem; středoušní kůstky nebyly přítomny. Kanál lícního nervu byl celistvý. V bazálním závitu a v části středního závitu hlemýždě byla novotvořená kost. V oblasti vestibula byl zjištěn hemoragický infiltrát a též novotvořená kost (obr. 4). Spánková kost byla postižena osteomyelitidou. Nález svědčil pro osifikující labyrintitidu.
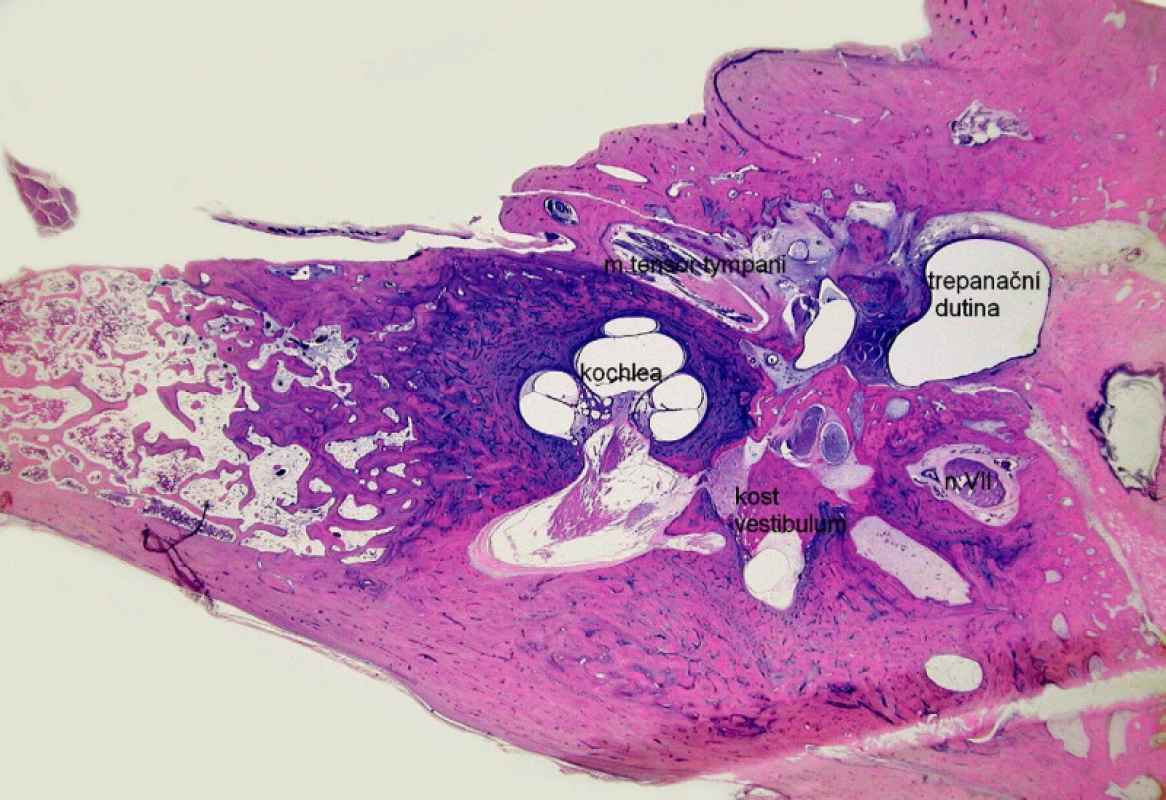
DISKUSE
Se záněty vnitřního ucha, které byly v minulosti časté, se dnes setkáváme velmi vzácně, přesto je třeba těmto intratemporálním zánětlivým komplikacím chronického hnisavého středoušního zánětu s cholesteatomem nadále věnovat pozornost (2, 3, 7, 9 ,14).
Labyrintitidy lze dělit podle jejich vzniku na serózní (toxickou) labyrintitidu (např. po třmínkové chirurgii), otogenní hnisavou labyrintitidu (např. při hnisavém středoušním zánětu) a meningogenní hnisavou labyrintitidu (např. při hnisavé meningitidě). U labyrintitid vstupují bakterie a zánětlivé mediátory do vnitřního ucha okrouhlým, oválným okénkem nebo získanými defekty kosti (např. po laterobazálním poranění); jinou možností je postižení perilymfatických prostor polokruhovitých chodbiček šířícím se cholesteatomem, píštělí přes stěnu kostěného labyrintu.
Meningogenní labyrintitida je způsobena šířením zánětu ze subarachnoidálního prostoru cestou aqueductus cochleae, modiolem nebo vnitřním zvukovodem. Meningogenní hnisavá labyrintitida se vyskytuje ve třech klinických obrazech: 1- Terminální meningogenní hnisavá labyrintitida na podkladě prudce probíhající meningitidy vedoucí ke smrti; labyrintitida je poté zpravidla jen pitevním nálezem. 2- Meningogenní hnisavá labyrintitida s nefatální meningitidou představuje meningitidu, která způsobí hluchotu. 3- Subklinická novorozenecká meningogenní labyrintidida je stav, kdy v dětství vzniká postižení sluchu na podkladě asymptomatické meningitidy.
Přecechtěl uvádí následující klinické formy labyrintitid: ohraničený zánět vnitřního ucha s píštělí, ohraničený zánět bez píštěle, difuzní serofibrinózní zánět, difuzní hnisavý manifestní zánět a hnisavý latentní zánět (11).
Schuknecht rozděluje záněty labyrintu do čtyř typů na podkladě histologického a klinického obrazu: akutní serózní (toxická) labyrintitida, akutní hnisavá labyrintitida, chronická labyrintitida a osifikující labyrintitida (labyrintová skleróza) (12). Toto klasifikační schéma jsme použili i pro hodnocení v naší studii.
Labyrintitis acuta serosa (toxica) vzniká na podkladě průniku bakteriálních toxinů nebo ostatních mediátorů zánětu do vnitřního ucha otogenní nebo meningogenní cestou. Například během operace v blízkosti labyrintu (u třmínkové chirurgie) je možná kontaminace perilymfy krví, produkty poraněných tkání, chemickými látkami nebo i okolním vzduchem. Serózní toxická labyrintitida je nejčastější formou zánětu vnitřního ucha. Monografie Nadola a McKenny uvádí u autopsií spánkových kostí s akutní hnisavou otitidou přítomnost serózní labyrintitidy až 83% (8). Histologicky je patrná dilatace labyrintových cév. Serofibrinózní exsudát se hromadí v perilymfatickém prostoru, časem se resorbuje nebo fibrotizuje. Bývá přítomen endolymfatický hydrops (viz kazuistika 1.). Cytologické postižení senzorických buněk je většinou závažnější v oblasti hlemýždě než u vestibulárního orgánu. Serózní labyrintitida se klinicky projevuje různým stupněm závrati a nedoslýchavosti. Většinou dochází k normalizaci funkce, ale je možné též trvalé postižení kochleární a vestibulární funkce na podkladě cytotoxických vlivů. Rozlišení serózní a hnisavé labyrintitidy není většinou možné během průběhu choroby, ale až následně po zhojení zánětu, podle stavu a funkce vnitřního ucha.
Labyrintitis acuta purulenta je podmíněna invazí bakterií do vnitřního ucha. Hnisavá labyrintitida se objevuje vzácně. Četnost výskytu této zánětlivé komplikace meningogenní cestou není jednoznačně známa. V době antibiotik vede středoušní zánět k hnisavé labyrintitidě vzácně (méně než v 1 %). Dochází k závažné a trvalé destrukci tkání membranózního labyrintu, především bazilární membrány a Cortiho orgánu (viz kazuistika 2.). Endolymfatický hydrops se projevuje exkavací Reissnerovy membrány.
Klinické příznaky akutní hnisavé labyrintitidy jsou velmi bouřlivé a typické pro periferní vestibulární syndrom: vertigo, těžká nedoslýchavost, šelest, nauzea a zvracení. V případě úplné hluchoty u otogenní hnisavé labyrititidy je zvýšené riziko rozvoje meningitidy, kdy bývá doporučena diagnostická lumbální punkce. Pro to svědčí i poměrně málo známá skutečnost, že hnisavá labyrintitida může mít i nevelkou odezvu v počtu segmentů při lumbální punkci (10). Šíření zánětu z labyrintu do likvorových cest je vzácné, ale velmi závažné.
Labyrintitis chronica bývá většinou spojena s píštělí kostěného pouzdra labyrintu na podkladě chronického středoušního zánětu s ostitidou nebo cholesteatomem, kdy granulační tkáň vrůstá do pouzdra labyrintu. K destrukci kosti dochází dvojím mechanismem: osteoklastickou resorpcí kosti na podkladě zánětu s nebo bez cholesteatomu, nebo nezánětlivou osteolýzou, kterou způsobuje cholesteatomová matrix vlivem přímého tlaku nebo produkcí chemických látek. Četnost výskytu chronické labyrintitidy není známa. Na podkladě cholesteatomu však vznikají píštěle asi u 4 až 13 % nemocných s chronickým středoušním zánětem s cholesteatomem. Z toho u více než 70 % píštělí se jedná o postižení laterální polokruhovité chodbičky; je známa i destrukce ploténky třmínku. Histologicky se chronická labyrintitida projevuje nejprve endolymfatickým hydropsem, pak následuje progresivní degenerace senzorických buněk (viz kazuistika 3.). Píštěle labyrintu bývají klinicky němé a jsou diagnostikovány většinou až peroperačně.
Labyrintitis ossificans je konečné stadium zánětu vnitřního ucha, kdy dochází k přeměně struktur membranózního labyrintu na vazivovou tkáň a kost. Obvykle vzniká jako důsledek bakteriální meningitidy. Patologická osifikace membranózního labyrintu probíhá třemi časovými stadii. První, akutní stadium, začíná vstupem bakterií a leukocytů do perilymfatických prostor vnitřního ucha. Ve druhém, fibrózním stadiu, dochází ke vzniku granulační tkáně s angiogenezí, fibrotizací a nekrózou membranózního labyrintu. Konečné stadium je osifikace, kdy lamelární kost vyplňuje vnitřní ucho (viz kazuistika 4.). Existuje několik teorií vysvětlujících obliteraci labyrintu kostí: nová kost vzniká z endostální vrstvy, metaplazií vazivové tkáně, z granulační tkáně nebo z nediferencovaných mezenchymálních buněk. Klinicky se projevuje trvalou hluchotou, závratě jsou přítomny pouze v počátečním akutním stadiu.
Dnes jsou známy i jiné příčiny novotvorby kosti a fibrózní tkáně uvnitř hlemýždě. Li a kol. prokázali histologickým vyšetřením 12 spánkových kostí nemocných po kochleární implantaci přítomnost novotvořené vazivové tkáně a kosti intrakochleárně v blízkosti kochleostomie. Objem novotvořené kosti byl přímo úměrný poranění laterální stěny hlemýždě při zavedení elektrody implantátu (5). Novotvořená kost pokračovala v hlemýždi podél elektrody a u některých spánkových kostí až za distální konec elektrody (13).
ZÁVĚR
Labyrintitidy lze dělit na podkladě histologického a klinického obrazu do čtyř typů: akutní serózní (toxická) labyrintitida, akutní hnisavá labyrintitida, chronická labyrintitida a osifikující labyrintitida (labyrintová skleróza).
Obecně lze konstatovat, že akutní hnisavé labyrintitidy probíhají většinou velmi prudce, naopak chronické labyrintitidy se vyvíjejí pomalu a progresivně. Postižení membranózních struktur vnitřního ucha u serózní labyrintitidy je reverzibilní. Vestibulární a kochleární příznaky se vyskytují současně nebo samostatně; jedná se obvykle o závratě, spontánní nystagmus a percepční nedoslýchavost, především ve vysokých frekvencích. U řady nemocných bývá přítomen pozitivní píštělový příznak. V předoperační diagnostice jsou vhodné HRCT k vyšetření spánkové kosti a neurologické vyšetření k vyloučení nitrolební komplikace.
Léčba labyrintitidy vzniklé na podkladě středoušního zánětu je založena na podávání antibiotik, provedení paracentézy, event. chirurgické sanace zánětu. U chronického zánětu s cholesteatomem je indikována chirurgická sanace spánkové kosti; otázkou je odstranění matrix cholesteatomu v místě píštěle (4). Součástí léčby labyrintitidy je klid na lůžku, podávání kortikoidů, antiemetik a dostatečná hydratace. V případě oboustranné hluchoty na podkladě hnisavé meningitidy s rizikem rozvoje osifikující labyrintitidy je třeba včas provést kochleární implantaci.
Práce byla částečně podpořena grantovou studií IGA MZ NR 8376-3/2005.
Došlo15. 4. 2008 Prof. MUDr. Viktor Chrobok, CSc.
Klinika otorinolaryngologie a chirurgie hlavy a krku
Pardubická krajská nemocnice, a.s.
Kyjevská 44
532 03 Pardubice
e-mail: chrobok@nem.pce.cz
Sources
1. Buch, N. H.: Purulent labyrintitis in a newborn infant. J. Laryngol. Otol., 80, 1960, s. 875-883.
2. Černý, E., Betka, J.: Atlas chirurgie ucha. Victoria Publishing, Praha, 1996, s. 76-80.
3. Dubey, S. P., Larawin, V.: Complications of chronic suppurative otitis media and their management. Laryngoscope, 117, 2007, s. 264-267.
4. Chrobok, V., Pellant, A., Šimáková, E., Pokorný, K., Pollak, A.: Cholesteatom a píštěl kostěného labyrintu. Otorinolaryng. a Foniat. /Prague/, 54, 2005, s. 193-198.
5. Li, P. M., Somdas, M. A., Eddington, D. K., Nadol, J. B.: Analysis of intracochlear new bone and fibrous tissue formation in human subjects with cochlear implants. Ann. Otol. Rhinol. Laryngol., 116, 2007, s. 731-738.
6. Lindsay, J. R.: Histopathology of deafness due to postnatal viral disease. Arch. Otolaryngol., 98, 1973, s. 258-264.
7. Michaels, L., Hellquist, H. B.: Ear, nose and throat histopathology, Springer, Singapure, 2. edition, 2001, s. 100-108.
8. Nadol, J. B. Jr., McKenna, M. J.: Surgery of the ear and temporal bone. 2. edition. Lipponcott Williams & Wilkins, USA, Philadelphia, 2005, s. 219-241.
9. Parisier, S. C.: Management of cholesteatoma. Otolaryngol. Clin. North. Am., 22, 1989, s. 927-940.
10. Pellant, A.: Záněty ucha, nosu, vedlejších nosních dutin a nitrolebí a jejich vzájemné vztahy. Habilitační práce, LF UK, Hradec Králové, 1995.
11. Přecechtěl, A.: Otolaryngologie. Státní zdravotnické nakladatelství, Praha, 1953, s. 388-391.
12. Schuknecht, H. F.: Pathology of the ear. 2. edition. Lea & Febiger, USA, Malvern, 1993, s. 211-218.
13. Somdas, M. A., Li, P. M., Whiten, D. M., Eddington, D. K., Nadol, J. B.: Quantitative evaluation of new bone and fibrous tissue in the cochlea following cochlear implantation in the human. Audio. Neurootol., 12, 2007, s. 277-284.
14. Tobrman, O., Černý, E., Zelený, M., Voldřich, Z.: Rhinosinogenic and otogenic intracranial complications. Otorinolaryng. a Foniat., 43, 1994, s. 121-124.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)Article was published in
Otorhinolaryngology and Phoniatrics

2008 Issue 3
Most read in this issue
- Extraezofageální reflux (2. část) ORL manifestace a léčba
- Záněty vnitřního ucha na podkladě chronického hnisavého středoušního zánětu s cholesteatomem (Histologická studie)
- Extraezofageální reflux (1. část) Epidemiologie, patofyziologie a diagnostika
- Auditory neuropathy
